Przemysław Ciesielski1, 2, *Małgorzata Kołodziejczak1, 2
Hemoroidopeksja staplerowa versus klasyczna hemoroidektomia – zalety i wady metod
Stapled haemorrhoidopexy versus conventional haemorrhoidectomy – benefits and limitations
1Department of General Surgery, District Hospital in Ostrów Mazowiecka
2Warsaw Proctology Centre, Saint Elisabeth Hospital, Warsaw
Streszczenie
Autorzy przedstawiają zalety i ograniczenia hemoroidektomii klasycznej i hemoroidopeksji. Po początkowym okresie zachwytu nad metodą hemoroidopeksji, przez parę lat wielu chirurgów zaniechało jej stosowania z powodu powikłań związanych najczęściej z niewłaściwą kwalifikacją pacjentów do zabiegu. Obecnie od kilku lat obserwuje się ponowne zainteresowanie hemoroidopeksją. Metoda ulegała różnym modyfikacjom, stosowano też różne staplery. Na podstawie dostępnej literatury autorzy porównali zalety i wady hemoroidopeksji i hemoroidektomii klasycznej, biorąc pod uwagę następujące elementy: łatwość wykonania procedury, skuteczność operacji, ból po zabiegu, okres gojenia oraz koszty.
Autorzy podsumowując temat, stwierdzają, że hemoroidopeksja nadal ma swoje miejsce w leczeniu choroby hemoroidalnej, jednakże wskazania do jej zastosowania powinny być rozważne. Najczęstsze z nich to okrężne wypadanie guzków krwawniczych z błoną śluzową oraz niepełnościenne wypadanie błony śluzowej odbytnicy. W powyższych chorobach mukosektomia staplerowa może się stać metodą z wyboru.
Summary
We present the benefits and limitations of conventional haemorrhoidectomy and haemorrhoidopexy. After the initial period of delight over the latter, many surgeons started avoiding this method for several years due to complications, which are most often related to improper patient qualification for the procedure. However, there has been a renewed interest in haemorrhoidopexy for several years now. The method has undergone a variety of modifications, and various staplers have been used. Based on the available literature, we discussed the advantages and disadvantages of haemorrhoidopexy and conventional haemorrhoidectomy, considering the complexity of the procedure, operative efficacy, postoperative pain, healing period and costs.
We concluded that haemorrhoidopexy still has its place in the treatment of haemorrhoidal disease, but with cautious indications. The most common are circumferentially prolapsing haemorrhoids with rectal mucosal prolapse and partial rectal mucosal prolapse. Here, stapled mucosectomy may become the method of choice.
Słowa kluczowe: hemoroidopeksja, hemoroidektomia sposobem Milligana-Morgana, wypadanie odbytnicy, mukosektomia staplerowa

Choroba hemoroidalna jest najczęstszą chorobą proktologiczną. Zalicza się ją do chorób cywilizacyjnych i doczekała się licznych metod leczenia zarówno zachowawczego, jak i operacyjnego. Jedną z metod leczenia operacyjnego jest hemoroidopeksja staplerowa.
Hemoroidopeksja staplerowa
Hemoroidopeksja z zastosowaniem staplera po raz pierwszy przedstawiona została w 1998 roku przez Antonio Longo (1). Z założenia hemoroidopeksja nie usuwa hemoroidów, a jedynie odcina dopływ krwi do połączeń tętniczo-żylnych oraz, poprzez wycięcie okrężne błony śluzowej powyżej kresy grzebieniastej, powoduje wciągnięcie i zapadnięcie się wypadających hemoroidów. Po początkowym okresie zachwytu nad metodą, przez parę lat wielu chirurgów przestało ją stosować z powodu powikłań związanych w wielu przypadkach z niewłaściwą kwalifikacją pacjentów do zabiegu. Obecnie od kilku lat obserwuje się ponowne zainteresowanie hemoroidopeksją. Metoda ulegała różnym modyfikacjom, również stosowano różne staplery.
Wskazania do jej zastosowania zostały zawężone do:
– okrężnego wypadania guzków krwawniczych z błoną śluzową (ryc. 1),
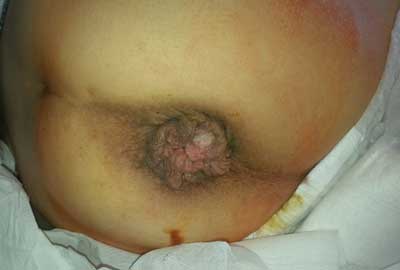
Ryc. 1. Hemoroidy z wypadającą błoną śluzową
– niepełnościennego wypadania błony śluzowej odbytnicy.
Przeciwwskazania do zastosowania metody to:
– duże, przerośnięte fałdy brzeżne (wówczas czasami konieczne jest dodatkowe wycięcie fałdów metodą klasyczną),
– „ufiksowane”, nieodprowadzalne wypadnięte guzki krwawnicze.
Opis metody
Do zastosowania metody konieczny jest zestaw dedykowany tej operacji (ryc. 2). Obecnie dostępne są staplery o różnej średnicy i objętości zasobnika, do którego wciągany jest nadmiar błony śluzowej. Ważne, by przed zastosowaniem tej techniki zapoznać się z zasadą działania danego staplera.
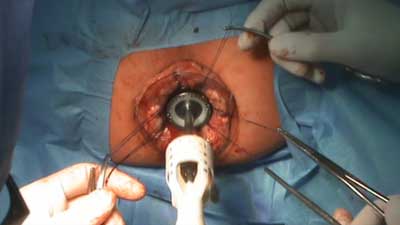
Ryc. 2. Zabieg staplerowy
Operację rozpoczyna powolna dilatacja odbytu przy pomocy wzierników wchodzących w skład danego zestawu. Po rozszerzeniu w kanale odbytu mocuje się wziernik z kołnierzem osłaniającym kanał odbytu i uwidaczniającym tkanki zlokalizowane powyżej staplera. W kolejnym etapie zakłada się szew ciągły kapciuchowy na błonę śluzową na wysokości około 3-5 cm nad linią grzebieniastą. Można zamiast szwu ciągłego zastosować szwy pojedyncze (technika „spadochronowa”) – wówczas ważne jest, by wkłucia założone były bez większych odstępów, po to, by uzyskać okrężne wycięcie bez ubytku tkanki. W kolejnym etapie zakładany jest stapler, pociąganie za szwy przemieszcza nadmiar tkanki do koszyka staplera. Stapler zamykany jest przy napiętych szwach wyprowadzonych przez otwory w koszyku. Wycięty fragment tkanki powinien mieć kształt prostokąta – co świadczy o prawidłowej technice zabiegu. Linię zszywek należy skontrolować, w przypadku krwawienia konieczne jest czasami dołożenie kilku szwów hemostatycznych. Usunięcie wziernika kończy zabieg operacyjny.
Hemoroidektomia klasyczna sp. Milligana-Morgana
Klasyczne wycięcie hemoroidów zostało opisane w 1937 roku przez Edwarda Milligana i Clifforda Morgana, chirurgów ze Szpitala św. Marka w Londynie, jest więc metodą „starszą” niż hemoroidopeksja staplerowa o około 50 lat (2). Mimo to jest nadal najczęściej stosowaną metodą operacyjną wycięcia guzków krwawniczych w Europie. Ze względu na rozwój wielu metod leczenia alternatywnego choroby hemoroidalnej, wskazania do jej zastosowania zostały znacznie zawężone i stosuje się ją:
– przy uporczywych, obfitych krwawieniach z guzków powodujących anemię,
– w III i IV okresie choroby hemoroidalnej (szczególnie przy nieodprowadzalnym wypadaniu guzków IV st.),
– przy towarzyszących dużych przerostach fałdów brzeżnych powodujących trwały defekt kosmetyczny i trudności z utrzymaniem higieny,
– w stanach ostrych: wypadnięcie guzków z zakrzepicą, zapaleniem lub zadzierzgnięciem.
Ograniczenia metody
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Longo A: Treatment of hemorrhoidal disease by reduction of mucosa and hemorrhoidal prolapse with a circular suturing device: a new procedure. [In:] Proceedings of the 6th World Congress of Endoscopic Surgery. Monduzzi Editore, Bologna, Italy 1998: 777-784.
2. Milligan ETC, Morgan CN, Jones LE et al.: Surgical anatomy of the anal canal and operative treatment of haemorrhoids. Lancet 1937; 1: 1119-1124.
3. Kołodziejczak M, Ciesielski P (red.): Atlas technik operacyjnych w proktologii. Wyd. Borgis, Warszawa 2019: 24-43.
4. Ng KS, Holzgang M, Young C: Still a Case of “No Pain, No Gain”? An Updated and Critical Review of the Pathogenesis, Diagnosis, and Management Options for Hemorrhoids in 2020. Ann Coloproctol 2020; 36(3): 133-147.
5. Jayaraman S, Colquhoun PH, Malthaner RA: Stapled hemorrhoidopexy is associated with a higher long-term recurrence rate of internal hemorrhoids compared with conventional excisional hemorrhoid surgery. Dis Colon Rectum 2007; 50(9): 1297-1305.
6. Michalik M, Pawlak M, Bobowicz M, Witzling M: Long-term outcomes of stapled hemorrhoidopexy. Wideochir Inne Tech Maloinwazyjne 2014; 9(1): 18-23.
7. Jayne DG, Seow-Choen F: Modified stapled haemorrhoidopexy for the treatment of massive circumferentially prolapsing piles. Tech Coloproctol 2002; 6: 191-193.
8. Naldini G, Fabiani B, Menconi C et al.: Tailored prolapse surgery for the treatment of hemorrhoids with a new dedicated device: TST Starr plus. Int J Colorectal Dis 2015; 30: 1723-1728.
9. Lee KC, Liu CC, Hu WH et al.: Risk of delayed bleeding after hemorrhoidectomy. Int J Colorectal Dis 2019; 34: 247-253.
10. Shalaby R, Desoky A: Randomized clinical trial of stapled versus Milligan-Morgan haemorrhoidectomy. Br J Surg 2001; 88: 1049-1053.
11. Mehigan BJ, Monson JR, Hartley JE: Stapling procedure for haemorrhoids versus Milligan-Morgan haemorrhoidectomy: randomised controlled trial. Lancet 2000; 355(9206): 782-785.
12. Zhang G, Liang R, Wang J et al.: Network meta-analysis of randomized controlled trials comparing the procedure for prolapse and hemorrhoids, Milligan-Morgan hemorrhoidectomy and tissue-selecting therapy stapler in the treatment of grade III and IV internal hemorrhoids (meta-analysis). Int J Surg 2020; 74: 53-60.
13. Araki Y, Ishibashi N, Kishimoto Y et al.: Circular stapling procedure for mucosal prolapse of the rectum associated with outlet obstruction. Kurume Med J 2001; 48(3): 201-204.
14. Ertem M, Ozben V: Stapled mucosectomy: an alternative technique for the removal of retained rectal mucosa after ileal pouch-anal anastomosis. Gut Liver 2011; 5(4): 539-542.


