*Adam Bęben1, Iwona Ordyniec-Kwaśnica1, Bogna Racka-Pilszak2, Marta Wilhelm1, Magdalena Wowra-Kremska1
Zamykanie diastemy metodą flow injection
Closing diastemas using the flow injection method
1Katedra i Zakład Protetyki Stomatologicznej, Gdański Uniwersytet Medyczny
p.o. Kierownika Katedry i Zakładu: dr n. med. Iwona Ordyniec-Kwaśnica
2Zakład Ortodoncji, Gdański Uniwersytet Medyczny
p.o. Kierownika Zakładu: dr n. med. Bogna Racka-Pilszak
Streszczenie
Diastema to przerwa między siekaczami centralnymi szczęki. Istnieje kilka rodzajów i metod leczenia diastemy: od zachowawczych, przez protetyczne, do ortodontycznych przy współudziale chirurgii periodontologicznej. W planowaniu leczenia należy uwzględnić także status ekonomiczny i przeznaczony na to budżet. Choć pacjentce zaproponowano kilka metod zamknięcia szpary międzysiecznej, ta zdecydowała się na najmniej inwazyjny sposób – zamknięcie szpary kompozytem typu flow w metodzie iniekcyjnej. Przed przystąpieniem do właściwego zabiegu przeprowadzono zabiegi przygotowawcze – pełną higienizację jamy ustnej oraz wybielanie zębów. Do leczenia wykorzystano możliwości stomatologii cyfrowej. Za pomocą skanu jamy ustnej technik dentystyczny wykonał projekt (wirtualny wax-up), który po zaakceptowaniu został wydrukowany w technologii 3D. Na jego podstawie wykonano mock-up, który został pozytywnie oceniony przez lekarza i pacjentkę. Wybrana metoda w pełni usatysfakcjonowała pacjentkę. Metoda iniekcyjna kompozytu płynnego typu „flow” może być stosowana z powodzeniem w stomatologii odtwórczej, jednak należy poinformować pacjenta o konieczności stawiania się na wizyty kontrolne i higienizacje wraz z polerowaniem wykonanych odbudów.
Summary
Diastema refers to a gap between the central incisors of the upper jaw. There are various types and treatment methods for diastema, ranging from conservative approaches to prosthetic and orthodontic interventions, often involving periodontal surgery. Treatment planning should also consider the patient’s economic status and the budget allocated for the procedure. Although several methods were proposed to close the interincisal gap, the patient opted for the least invasive approach – diastema closure using flowable composite in the injection technique. Prior to the actual procedure, preparatory steps were taken, including thorough oral hygiene and teeth whitening. Digital dentistry tools were employed in the treatment, where a dental technician created a virtual wax-up based on an oral scan, which, upon approval, was 3D printed. A mock-up was produced based on this model, receiving positive evaluations from both the dentist and the patient. The chosen method fully satisfied the patient. The injection technique using flowable composite is a successful option in restorative dentistry, but patients should be informed about the necessity of follow-up appointments for check-ups and maintenance, including polishing of the restorations.

Wstęp
Diastema jest szparą między mezjalnymi powierzchniami siekaczy centralnych w szczęce. W uzębieniu mieszanym nie jest nadzwyczajnym zjawiskiem, jednak w uzębieniu stałym zaburza kanon estetyki uśmiechu (1, 2). Wyniki badań pokazują, że im większa przestrzeń występująca między zębami siecznymi centralnymi, tym niższa estetyka uśmiechu (3). Wyróżnia się diastemę: fizjologiczną, prawdziwą i rzekomą (4). Etiologia powstawania diastemy zależy od rodzaju. Diastema jest zjawiskiem fizjologicznym w czasie wyrzynania siekaczy mlecznych i stałych, jak też w okresie przygotowawczym do wymiany uzębienia (4). Diastema prawdziwa powstaje w następstwie przerośniętego, nisko przyczepionego wędzidełka wargi górnej (5, 6). W przypadku gdy wędzidełko penetruje brodawkę przysieczną (często wraz z pogrubioną przegrodą międzyzębodołową), uniemożliwia to kontakt siekaczy przyśrodkowych. Diastema rzekoma jest skutkiem niedoczynności lub nadczynności listewki zębowej – hipodoncji lub hiperdoncji. Brak zawiązków siekaczy bocznych w szczęce lub ich zmniejszone wymiary powodują przemieszczenie się siekaczy centralnych w kierunku kłów. Podobny wpływ na ustawienie siekaczy centralnych ma obecność zęba nadliczbowego (mesiodens) (7). Kolejnymi przyczynami mogącymi mieć wpływ na powstawanie diastemy są: choroby przyzębia, parafunkcje (piercing języka) (1), wada zgryzu i anomalie rozwojowe (np. rozszczep podniebienia) (5). W zależności od usytuowania względem siebie siekaczy centralnych, mówi się o diastemie zbieżnej, rozbieżnej i równoległej, a to z kolei ma wpływ na metodę leczenia (4). W zależności od typu zaburzenia zaleca się leczenie ortodontyczne, frenulektomię wraz z leczeniem ortodontycznym lub zamknięcie przestrzeni międzyzębowej w sposób protetyczny/zachowawczy (1). Celem artykułu jest przedstawienie alternatywnej metody zamykania diastemy do leczenia ortodontycznego.
Opis przypadku
Pacjentka, lat 25, zgłosiła się do gabinetu stomatologicznego w celu poprawy estetyki zębów przedniego odcinka szczęki. Neguje choroby ogólne oraz dolegliwości związane z układem stomatognatycznym. W badaniu przedmiotowym brak odchyleń od normy. Zaproponowano plan leczenia obejmujący pełną rehabilitację oraz rekonstrukcję łuków zębowych (leczenie ortodontyczne i protetyczne), jednak ze względów finansowych pacjentka poprosiła o zachowawcze zamknięcie diastemy kompozytem oraz korektę kształtu zębów 12-22. Zespół stomatologiczny wybrał metodę injection flow ze względu na warunki finansowe pacjentki oraz możliwość zaprojektowania przyszłej pracy.
Przed przystąpieniem do leczenia zalecono zabieg higienizacyjny oraz wybielanie zębów, ponieważ ustalono, że pacjentka chce mieć jaśniejsze odbudowy w odcinku przednim. Poinformowano, że materiał kompozytowy nie podlega rozjaśnieniu, dlatego przed docelowym zabiegiem należy wykonać wybielanie zębów.
Na 2 tygodnie przed planowaną rekonstrukcją kompozytową wybielono pacjentce zęby preparatem 6% nadtlenku wodoru wraz z nanohydroksyapatytem (8), dzięki czemu zminimalizowana została nadwrażliwość zębiny do zera. Przed zabiegiem wykonano dokumentację fotograficzną i ustalono kolor początkowy zębów według kolornika VITA – B2 (ryc. 1). Po 8 seriach nakładania preparatu uzyskano kolor B1 (ryc. 2, 3), który został zaakceptowany przez pacjentkę. Wydano zalecenia pozabiegowe dotyczące stosowania tzw. białej diety i umówiono na kolejną wizytę.
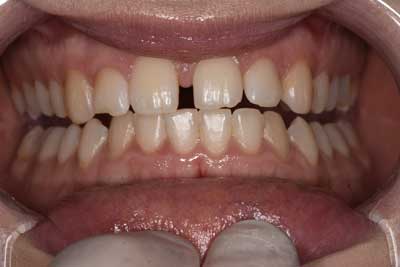
Ryc. 1. Zdjęcie sytuacji wyjściowej przed wybielaniem
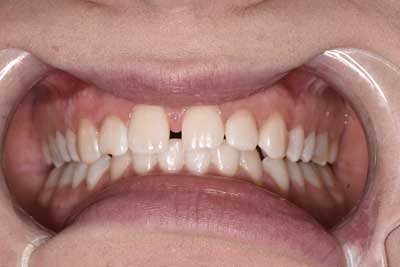
Ryc. 2. Zdjęcie po wybielaniu zębów
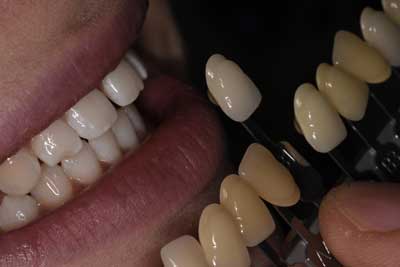
Ryc. 3. Dobór koloru zębów po wybielaniu
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Hussain U: Etiology and treatment of midline diastema: a review of literature. POJ 2013; 5(1): 27-33.
2. Chaves PRB, Karam AM, Machado AW: Does the presence of maxillary midline diastema influence the perception of dentofacial esthetics in video analysis? Angle Orthod 2021; 91(1): 54-60.
3. Machado AW: 10 commandments of smile esthetics. Dent Press J Orthod 2014; 19(4): 136-157.
4. Karłowska I: Zarys współczesnej ortodoncji. Podręcznik dla studentów i lekarzy dentystów. Wydawnictwo Lekarskie PZWL, Warszawa 2008.
5. Huang WJ, Creath CJ: The midline diastema: a review of its etiology and treatment. Pediatr Dent 1995; 17(3): 171-179.
6. Kumar N, Daigavane P: Midline Diastema Closure Using an M Spring in a Young Adult: A Case Report. Cureus 2022; 14(10): e30777.
7. Saeralaathan S, Lavu V, Rajan M, Balaji SK, Ganesh A: An Interdisciplinary Approach to Management of Diastemas: A Novel Classification and A Case Report. Indian J Dent Res 2021; 32(2): 250.
8. Vano M, Derchi G, Barone A et al.: Tooth bleaching with hydrogen peroxide and nano-hydroxyapatite: a 9-month follow-up randomized clinical trial. Int J Dent Hyg 2015; 13(4): 301-307.
9. Rafeie N, Sampaio CS, Hirata R: Transitioning from injectable resin composite restorations to resin composite CAD/CAM veneers: A clinical report. J Esthet Restor Dent 2024; 36(9): 1221-1227.
10. Rathod P, Patel A, Mankar N et al.: Enhancing Aesthetics and Functionality of the Teeth Using Injectable Composite Resin Technique. Cureus 2024; 16(5): e59974.
11. Ypei Gia NR, Sampaio CS, Higashi C et al.: The injectable resin composite restorative technique: A case report. J Esthet Restor Dent 2021; 33(3): 404-414.



